Ari's Lab
痛みに関する解説
2024/1/11 作成
この痛みの原因は何だろう、どうすれば早くよくなるだろう、と思うことや、痛みがよくなると思って自分で痛むところをさすったり動かしてたら、かえって痛みが強くなってしまった経験があるかもしれません。
そもそも痛みとはどういうものか、痛みの原因によって対応が異なるので痛みを見分けることや痛みの原因を探ることが必要なこと、痛みの早期治療・予防の重要性を解説します。
一般的に痛みの緩和は、炎症や強い痛みがあるときと炎症や強い痛みがないときで大きく異なります。
さらに、痛みを緩和するためには痛む部位にアプローチするだけではなく(あるいはアプローチするよりも)、体幹のインナーマッスルを使えるようにすること、アライメントを整えること(バランスを整えること)、足関節の機能をとりもどすこと、歩き方、座り方などが重要となることもあります。
例えば、足の裏が痛くなる足底腱膜炎は、痛みのある足底腱膜に直接アプローチしてもなかなかよくなりませんが、機能解剖学的に考えて足関節の機能を取り戻すように足部や下腿にアプローチすることで痛みが緩和しやすいです。
痛みの詳細では、実際の臨床でよくみる疾患や、知っていただきたい疾患をとりあげて解説します。
例えば、筋の過緊張が緩和されれば症状が緩和されやすい緊張型頭痛、胸郭出口症候群、膝蓋靱帯障害や膝蓋大腿関節障害などの膝周囲の痛み、日常生活やスポーツで多く発生してその後遺症が問題になりやすいものの足首を捻っただけと軽くみられがちな足関節捻挫とその後遺症、手術の報告が多く整形外科でも手術をすすめられやすいものの手術をせず改善する症例を何例も経験している足関節後方インピンジメント症候群(三角骨障害など)などがあります。
興味のある項目(下線つきの青字の部分)をクリックしてご覧ください。
痛みについて
|痛みとは
概要
・痛みは、痛みのある部位ではなく脳で感じています。
・痛みはいろいろな影響を受ける複雑なもので、さらに痛みの感じ方は個人によって大きく異なります。
・痛みなどなければいいのに、と思いがちですが、痛みは身体を守るために必要なサインです。


国際疼痛会議(IASP)によれば「痛みとは実際の組織損傷もしくは組織損傷が起こりうる状態に付属する、あるいはそれに似た、感覚かつ情動の不快な体験」と定義されています。
骨折のように組織に損傷がある場合でも、そこで痛みを感じているわけではありません。
皮膚、筋膜、筋、骨膜、靱帯、関節包などの組織にある受容器(痛みセンサー)で信号をキャッチし、それが末梢神経を通って背骨の中にある脊髄に届き、そこから中枢神経を通って脳まで達して、脳で痛みを感じます。
つまり、痛みとは組織に損傷が起こっているか、まるで起こっているかのような嫌な感じを脳で感じている、ということになります。
痛みを感じるのは脳(イラストACの素材をもとにAri's Lab作成)
痛みは複雑
痛みは脳まで伝わる間に異常が生じて、本来の痛みより強く痛みを感じてしまうことがあります。
脳からは脳内麻薬とも言われる物質(内因性オピオイド)で痛みを緩和するシステムを持っていますが、そのシステムがうまく働かず、痛みを強く感じてしまうことがあります。
腕を失ったのに、ないはずの腕が痛むように感じる幻肢痛もあります。
アスリートが試合中に骨折してもあまり痛みを感じずにプレーができてしまい、試合が終わってから痛みを感じることもあります。
痛みを感じ続けることで痛みの負のスパイラル(悪循環)に陥ることもあります。
そのようなときは、痛みのスパイラルを断ちきることが必要です。
痛みが出ると交感神経が優位になり、その結果、筋は収縮して血流は低下し、さらに筋は過緊張となり、その状態がさらに痛みを強く感じさせ、交感神経が優位になる悪循環に陥る、ということが、痛みの負のスパイラルが起きる理由の一つと考えられています。
自律神経にはヒトが本来逃げたり戦うときに働く交感神経と、休んだり眠るときに働く副交感神経があり、交感神経と副交感神経のバランスで意識をすることなく身体の内臓や筋などを制御しています。
寝不足、ストレス、疲れなどがあると交感神経が優位になり、肩凝り、緊張型頭痛、腰痛などが起きやすいと考えられます。



交感神経が優位になると痛みを強く感じやすい
一方、副交感神経が優位になるように、ゆっくり息を吐いてください、とお願いすると力が抜けて、首肩や腰の筋が柔らかくなり、痛みが和らぐことはよく経験します。
痛みはいろいろな影響を受けるので複雑です。
痛みの個人差
痛みの感じ方には人それぞれです。
例えば肩凝りの場合、同じように肩周りの筋に硬さがあったとしても、とてもつらいと訴える方と、とくに肩凝りを感じず、その肩凝りが原因となる緊張型頭痛になってからクリニックにかかる方もいます。
また、強いマッサージでもあまり痛みを感じない方、それほど強くなくても痛みを感じたりもみ返しがきてしまう方、その差はとても大きいです。
同様に、鍼施術をするときに太めの鍼でも痛みをあまり感じない方、細い鍼でも痛みを強く感じる方、息をゆっくり吐いてリラックスしている間に刺入すれば痛みをあまり感じない方などいろいろです。
それぞれ個人の痛みの感じ方に配慮して、鍼やマッサージの刺激量を調整する必要があります。

このように痛みの感じ方には個人差が大きくみられます。
痛みは必要?
つらい痛みが続くと、痛みをどうにかして欲しい、痛みがなければ楽なのに、と思うかもしれません。
しかし、痛みは身体が発する警報で必要なものです。


生まれつき痛みを感じることができない先天性無痛無汗症という疾患があります(難病情報センター)。
痛みを感じないため身体をぶつけても骨折しても気づかず、多くのけがを繰り返してしまいがちだそうです。
痛みを感じるからこそ、けがをしないように痛みが出ないように身体を調節することができるので、痛みは身体を守るために必要なものなのです。
|痛みを見分ける
2024/1/14 作成
概要
・整形外科系の痛みは動かしたときに痛みが強くなり、内科系の痛みは動かさなくても痛むことが特徴です(例外もあります)。
・骨折は骨粗鬆症がある場合や、繰り返し負荷がかかることにより生じる疲労骨折にも注意が必要です。
・整形外科系の痛みでも、外傷か障害か、炎症の有無、痛みの程度や経過、原因によって対応は異なるため見極めは大切です。
この痛みは何だろう?
痛みの原因はいろいろいありますが、整形外科にかかったらいいのか、内科にかかったらいいのか迷うこともあるかと思います。
整形外科にかかるのは筋骨格系の痛みですが、基本的に動かしたときに痛みが強くなることが特徴です。
一方、内科にかかる内臓系の痛みの場合、けがをしたわけでもないのにじっとしていても痛みがあったり(安静時痛)、どのような姿勢でも痛みが楽にならないことが特徴です(ただし例外もあります)。
けがをして骨折、靱帯損傷など組織が損傷して炎症がある場合も安静時痛が生じますが、体重をかけたり動かしたときにより強く痛むところが内臓系の痛みとは異なるところです。
骨折が疑われる場合、転倒して頭を強く打った場合は、整形外科や脳神経外科にかかると思います。
骨粗鬆症になりやすい高齢女性やがん治療の副作用で骨密度が低下している場合は、強い衝撃ではなくても骨折しやすいので注意が必要です。

アスリートの場合、小さな負荷が繰り返しかかることにより生じる疲労骨折があります。
10代の成長期で腰部の伸展や回旋動作の多い競技では、腰椎の疲労骨折である腰椎分離症やその前兆(骨のヒビ)で腰痛が生じることがあります。
成長期に限られますが、腰椎が骨折して分離する前、前兆の段階で固定と局所安静で修復可能と言われているので、早めの受診をおすすめします。


また、女性アスリートは無月経に伴い疲労骨折が生じやすくなることもありますので、体脂肪の低くなりやすい陸上長距離選手、体操選手などは注意が必要です。


痛みの詳細をうかがう理由
痛みは外傷か障害か、また組織の損傷の程度、炎症の有無、経過、原因などにより対応が異なるので、それらの見極めは大切です。
そのため、施術を行う際には痛みの詳細をおうかがいします。
外傷とは一度の外力により組織の損傷が起こるけがで、骨折、脱臼、捻挫(靱帯損傷や断裂)、打撲、肉離れ、アキレス腱断裂、ぎっくり腰などがあります。
障害はいろいろな意味を持ちますが、ここではスポーツ障害のように同じ動作が繰り返されたり同じ姿勢が続くことにより、少しずつ生じる組織の微細損傷などによる痛みのことす。
筋筋膜性腰痛、ジャンパー膝ともいわれる膝蓋靱帯障害や膝蓋大腿関節障害障害、アキレス腱障害、テニスのバックハンドなどで生じるいわゆるテニス肘、変形性関節症、足底腱膜炎など多くあります。








実際の臨床では、外傷か障害が分かりづらいケースもあります。
何もしていない、きっかけはないとのことで障害かと思ったもの、痛みが強く経過が悪いのでよくよく話を聞いてみると、もしかしたらあの運動の後に痛みが出たかも…と肉離れのエピソードが出てきたこともあります。
また、明らかなきっかけはないものの軽度の外傷のような組織の損傷が疑われる場合もあります。
どのような痛みかを見極めるため、きっかけはありますか、思い当たる原因はありますか、最初に痛みを感じたのは何をやっているときでしたか、じっとしていても痛みますか、温めると痛みが強くなりますか、痛みの部位はどこですか(指1本で指せますか)、痛みの経過はいかがですか、今はどの動作で痛みが出ますか、などとおうかがいします。
さらに、仕事の内容や日常生活での負荷やスポーツの動作などを詳しくおうかがいするのは、痛みの原因や背景まで探って痛みを緩和し、再発を予防する対策を選択するためです。
|痛みの原因を探る
2024/1/11 作成
概要
・痛みを緩和するには、痛みの原因がどこにあり、なぜ痛みが生じたか、本質的な原因を知ることが大切です。
・本質的な原因を改善しなければ、痛みの緩和が難しかったり痛みを繰り返す可能性があります。
・例えば腰痛では、体幹のインナーマッスルを使えるようにすることやアライメントを整えることが必要となることが多いです。
筋筋膜性腰痛の原因は?
捻挫や肉離れなどは、痛みの原因は基本的に損傷している部位にあります(背景に別の要因が関連することは多々あります)。
一方、痛みの部位とは異なる部位に本質的な原因がある場合、その原因を改善しなければ痛みを繰り返す可能性があります。
腰痛を例に説明します。
腰痛には大きく分けると器質的疾患と機能的疾患があります。
器質的な腰痛には、腰椎椎間板ヘルニア、腰部脊柱管狭窄症、腰椎分離症やすべり症、変形性腰痛、脊柱側弯症などがあり、いずれもレントゲンやMRI検査で痛みの原因となっている原因を特定しやすいものです(画像所見と痛みが一致しない場合もあります)。
神経の障害を伴う場合は、下肢のしびれや痛み、感覚鈍磨(感覚が鈍いこと)、筋力低下などを伴う場合もあります。
それに対し、機能的腰痛は画像では特定が難しい非特異的腰痛ともいわれるもので、筋の過緊張による筋筋膜性腰痛が含まれます。
臨床で多くみられるこの筋筋膜性腰痛も、単純に痛みのある部位にアプローチすればよくなるかというと、必ずしもそうではありません。
腰痛の中には体幹深部にある腹横筋など、いわゆる体幹のインナーマッスルがうまく使えず、腰部にある脊柱起立筋や多裂筋などを使いすぎているケースがよくみられます。
その場合、腰の筋過緊張を緩和するとともに、体幹インナーマッスルをうまく使えるようにすることが必要となります。


骨盤が前傾位なりすぎている、回旋位(左右にねじれている)になっているなどのアライメント不良がある場合には、その原因となっている部位を探して骨盤のアライメントを整える(バランスを整える)必要があります(いわゆる骨盤矯正とは異なります)。
使い方に問題があると考えられる場合、例えば、腰を反らせて使う習慣がある、意識的によい姿勢をとろうと腰椎前弯や骨盤前傾位をとっている、痛みのため無意識に腰に力が入ってしまう、座る姿勢や歩き方に問題がある場合などは、その改善を試みます。
腰椎前弯+骨盤前傾
(ACイラストの素材をもとにAri's Lab作成)
足関節捻挫後に足関節の不安定性が残ってぐらつきやすい場合や、その不安定性を補うために足腰に力が入り過ぎている場合には、不安定性を改善することが必要で、そのために体幹インナーマッスルをうまく使えるようにすることや、足関節の機能を取り戻すことが有効となる可能性があります。

足関節の不安定性
(イラストACの素材をもとにAri's Lab作成)
足関節の不安定性がなくても、足関節に硬さが残り足関節の背屈可動域が低下した結果、代償として腰部が過伸展となり痛みが出たり、足関節や足部で衝撃を吸収できず腰部周囲に負担がかかることもあります。
その場合にも、足関節の背屈可動域が出るようにアプローチし、足関節の機能をとりもどす必要があります。

Ari's Lab / Pain Lab
Ari's Lab / Pain Lab
×
背屈可動域○ 背屈可動域低下
(Ari's Lab作成)

痛む部位に原因があるのか、あるいは他に原因があり結果として痛みが生じているのかを推定し、さらになぜそのようなことが起きているのか、日常生活やスポーツでの身体の使い方など背景も把握することは、痛みの本質的な改善や再発予防のために有効です。
どうしたら早く症状がよくなるかを考えながら臨床をやる中で、痛みのある局所だけではなく、アライメントを整えることや、足関節捻挫とその後遺症などの既往歴を考慮し、足関節の機能を取り戻すことの重要性を強く認識するようになりました。
その中で見出した機能解剖学的なアプローチについては、痛みの緩和で解説します。
|痛みの早期治療・予防の重要性
2024/1/11 作成 2024/02/14修正
概要
・痛みは軽いうちに早めに治療や対策をとる ”早期治療" が大切です。
・痛みを我慢して無理し続けると組織の損傷が進んで痛みは強くなり、修復に時間がかかル場合があります。
・再発予防の対策も大切で、さらには痛みが出る前に "予防" できることが理想です。
痛みがあっても、そのうちよくなるだろうと様子をみていたり、仕事を休めず痛みを我慢しつづけた結果、痛みが強くなり治るのに時間がかかった経験があるかもしれません。
また、スポーツをやっていると競技を続けたい、練習を休みたくない、レギュラーを失いたくない、などの気持ちから、つい無理をしがちです(その気持ちはよくわかります)。
しかし、痛みは早めに治療や対策をとり、悪化や再発を防ぐことが大切です。
なぜなら、組織の損傷が進むとその修復には時間がかかるからです。
例えば、ふだん行わないような激しい運動をした後、筋肉痛になることがあります。
筋肉痛は筋の微細損傷ですので、その損傷の程度が軽ければ2、3日でよくなりますが、ひどい場合にはよくなるまでに1週間以上かかることもあります。
筋そのものが断裂する肉離れになると、損傷の程度によりますが、回復に数週間かかることもあります。
また、筋は疲れがたまると伸び縮みがうまくいかなくなり、筋が縮んで短くなった筋短縮が起きやすくなります。
筋短縮は関節可動域の低下やアライメント不良を起こし、それが間接的に痛みの原因になるだけではなく、鵞足炎、膝蓋靱帯障害や膝蓋大腿関節障害などのように直接痛みの原因になることもあります。
筋短縮が長く続いて筋の組織が変性した場合には、元のよい組織に戻るためには時間がかるといわれています。
例え痛みがなくても筋の疲れをとり、筋短縮を改善することは、痛みを予防する助けの1つになるでしょう。
下の図は、フィンスイミング競技に関わる方に早期治療と予防の重要性を説明するために作成した図です。
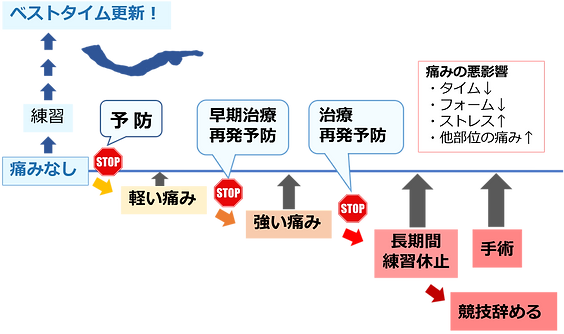

フィンスイミングにおける早期治療と予防の重要性
(Ari's Lab作成)
痛みがなければよい状態で練習を続けることができ、適切な練習を行えばベストタイム更新に近づくでしょう。
また、軽い痛みがあった時点で痛みの緩和や再発予防ができていれば、復帰への影響は小さいでしょう。
しかし、強い痛みになった場合、よいコンディションに戻すまでに時間がかかる可能性があります。
また、痛みを我慢しながら練習を続けているうちに無意識に痛みをかばい、フォームが崩れたり他の部位に痛みが出ることもあります。
さらに、痛みが強くなると長期間練習ができなくなり、場合によっては手術が必要になるかもしれません。
また、最終的に競技をあきらめて辞めるという選択をせざるをえない場合もあります。

痛みの再発を防ぐには、痛みの原因を探る必要があります。
さらに、理想的には痛みが出ないように予防することです。
どのようにすれば痛みの再発や予防をできるのか、その情報が重要です。
生活やスポーツに必要な筋の柔軟性、関節可動域、筋力、必要なタイミングでの筋力発揮、身体の使い方、道具の選び方、道具の使い方、フォームなど多くの要因が関連すると考えられます。
その中の1つとして、アライメントを整えることも予防策の一つになる可能性があると考えています。
このように早期発見や予防の重要性を訴えるのには理由があります。
私の想いでも述べましたが、私自身が膝の痛みを我慢しながら走り続けた結果、トライアスロン競技を続けることができなくなり、フィンスイミングでは足首の痛みを抱えながら無理をして泳いだ結果、手術を経験したからです。



ランニングによる膝の痛みは、2か所の病院でレントゲンやMRI検査をしたものの原因が分からず、走るのは無理と言われ、泣く泣くトライアスロン競技をあきらめました。
しかし、今となればオーバーユース(使いすぎ)による膝蓋靱帯障害や膝蓋大腿関節障害で、早めに下肢の筋の過緊張を緩和していれば痛みはひどくなることなく、トライアスロン競技に復帰できていたはずです。
限られた時間で3種目の練習をする中で疲れをとるケアを怠っていましたが、もし、疲れをためないように適切なケアができていれば、そもそも走れなくなるような膝の痛みは出なかったと思います。
フィンスイミングによる足関節後方部の痛みは、病院でもなかなか原因がわかりませんでした。
いつよくなるのかわからないままリハビリを続けることにストレスを感じて大きな病院を紹介してもらい、足関節後方インピンジメント症候群(有痛性三角骨障害)である可能性が示され、手術により折れかけた骨を除去することで痛みは消失しました。
足関節後方インピンジメント症候群は手術の報告が多く、手術をしない保存療法の報告が少ないのですが、これまでフィンスイマーをみる中で、足関節後方インピンジメント症候群は手術をせずよくなるケースが多いことがわかってきました(フィンスイミングによる痛み参照)。
さらに、足関節後方インピンジメント症候群は足関節捻挫後に生じやすいことから、もし足関節捻挫に対する適切なリハビリとフィンスイミングに必要な筋力強化を行えていれば、足関節後方インピンジメント症候群そのものも予防もできたのではないかと考えています。
このような経験をしてきたからこそ、スポーツを楽しんだり、真剣に競技に取り組むアスリートが痛みのために練習を長く休んだり競技をあきらめることなく、早期復帰や予防できるサポートをしたいと願っています。
痛みの緩和
2023/12/28 作成 2024/02/19修正
|はじめに
痛みは身体を守るために必要なものですが、痛みがある場合、早く痛みがなくなって欲しいと思うものです。
痛みの緩和について、一般的なな考え方と機能解剖学的な考え方について解説します。
一般的な痛みの緩和には、炎症や強い痛みがあるとき、炎症や強い痛みがないとき、体幹インナーマッスルを使えるようにする方法を紹介します。
機能解剖学的な考え方は、アライメントを整える ー骨の偏位や可動性の改善ー、足関節の機能を取り戻すについて図を交えて詳しく解説します。
アライメントを整える方法は、これまで学んできた解剖学や私が臨床を行う中で仮説をたて、再現性を確認しながら見出した知見からなります。
私自身が足関節の痛みやその周囲の不調に悩んだこと、フィンスイマーをサポートする中で足関節の痛みをみる機会が多かったこと、フィンスイミングの外傷・障害予防の研究のため大学院博士課程で足関節に関する研究を行ってきたこと、さらに臨床を重ねる中で、足関節の機能を取り戻すことの重要性と、それがアライメントを整えることに影響を与えることもわかってきました。
痛みは、必ずしも痛む部位に原因があるとは限りません。
もし、アライメント不良(バランスが悪い状態)がある場合、まずその原因、具体的には筋の短縮や組織の可動性低下などを突き止めて骨や組織の可動性の改善をさせてアライメントを整え、その後、痛みのある部位やその周囲にアプローチをしていく方が効果的だということを臨床を重ねる中で強く感じるようになりました。
この機能解剖学的な考え方を自分の中である程度確立してからは、以前は苦労していた痛みが解決しやすくなり、これまで臨床でわからなかった現象が納得できることが増え、骨の偏位や骨・組織の可動性の評価は、関節可動域、筋力、歩行などの評価とともに臨床上欠かせないものとなりました。
しかし、痛みとはで述べたように、痛みの原因は内科疾患も含めていろいろあり、さらに痛みは複雑でさまざまな影響を受けるものです。
医療機関で多くの検査をしてもなかなか原因がわからない痛みもあります。
また、痛みの回復は損傷の程度や年齢によっても異なり、日常生活やスポーツで負荷がかかり続けていれば痛みの緩和は難しくなることもあります。
ここで記載した内容を参考にしつつ、医療機関や専門家のアドバイスを受けることをおすすめします。
|炎症や強い痛みがあるとき
2023/12/28 作成 2024/1/25修正
概要
・外傷などで熱感、発赤、腫脹、疼痛など炎症症状がみられるときは、痛む部位を安静にし、RICE処置を行います。
・炎症症状や強い痛みがあるときは、痛みが出ないように痛む部位を固定したり痛む動きを避けることが必要です。
・慢性的に生じた痛みでも痛みが強い場合は、外傷と同様に痛む動きや痛む部位に直接アプローチすることは避けます。
炎症や痛みがあるとき
捻挫(靱帯損傷や断裂)や肉離れ(筋や筋膜の損傷や断裂)など、外傷の急性期(炎症期)には患部のアイシングなどRICE処置をしたり消炎鎮痛剤で痛みを緩和すること、そして固定などの局所安静や痛む動きを避けることが必要です。

・炎症が起きると、発赤、熱感、腫脹、疼痛の4つの兆候がみられる
・発赤がみられず、熱感、腫脹、疼痛のみのときもある
・動かさなくてもズキズキ痛む、温めると痛みが強くなるのも特徴
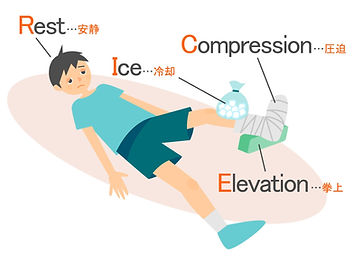
外傷の急性期に行うRICE処置
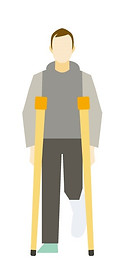
固定と松葉杖使用による局所安静
肉離れの場合、発赤や熱感がなくても固定などの局所の安静が必要です。
ときどき、動かした方が早くよくなると思っている方がいますが、筋や筋膜が切れている状態ですので、動かすとさらに悪化し、治りが遅くなりやすいので注意が必要です。
寝違いやぎっくり腰でも、痛みが強いときには痛む部位を固定する、鎮痛消炎剤を使用する、痛む動きを避ける、痛む部位に直接アプローチしないなどの対応をします。
ただし、アライメント不良があり、それが痛みに影響していると考えられる場合には、患部外へアプローチをし、アライメントを整えることで痛みを緩和できる場合があります。
さらに、外傷だけではなく慢性的に生じる障害でも炎症がみられる場合には、アイシング、鎮痛消炎剤の使用、患部が痛まないように固定する、痛む動きを避ける、痛む部位に直接アプローチしないなどの対応は、悪化を避け、早くよくなるために大切です。
例えば、腱障害で痛みが強く腱の部分に熱感や腫脹がみられる場合、痛みのある腱の部分に直接アプローチすると悪化するリスクがあるため、腱ではなく筋腹にアプローチし、痛みの緩和と治癒の促進を試みます。
軽症であれば痛みの緩和が期待できますが、痛みが強い場合や経過が長い場合などは、痛みの改善に時間がかかる可能性があります。

筋腹
↓
腱
↓

腱
↓
腱障害の模式図
(イラストACの素材をもとにAri's Lab作成)
他にも、頸椎症や腰椎椎間板ヘルニアのような神経性の痛みも、強い痛みが生じる場合があります。
しびれ、感覚鈍麻(感覚が鈍くなること)、筋力低下を伴う場合には、医療機関を受診することをおすすめします。
|炎症や強い痛みがないとき
2023/12/28 作成 2024/1/29修正
概要
・使いすぎによる痛みが筋の過緊張や短縮によるとみられる場合、筋過緊張の緩和や筋短縮の改善が痛みの緩和につながります。
・筋過緊張の緩和や筋短縮の改善には、温めたり動かして血行をよくする、ストレッチ、マッサージ、鍼などがおすすめです。
・ストレッチはセルフケアとしておすすめですが、安全に効果をだすためには ”こつ” があります。
オーバーユース(使いすぎ)による障害のうち、筋の過緊張や短縮がみられる場合は、筋過緊張の緩和や筋短縮の改善が痛みの緩和につながる可能性があります。
筋を使いすぎるとが過緊張となって筋は硬くなり、さらに筋が短縮すると関節可動域は低下し、関節の動きが悪くなります。
また、筋短縮は腱障害(アキレス腱障害、腓骨筋腱障害など)、腱の付着部炎(いわゆるテニス肘、鵞足炎など)、骨膜の痛み(いわゆるシンスプリントなど)を引き起こす可能性があります。
その筋の過緊張を緩和するためには血流をよくすることが有効です。
ただし、炎症があるときに温めると炎症が強くなり、痛みが増悪する可能性があるため注意が必要です。
筋の短縮の改善は経過が長いと筋組織に変性が起こるため、時間がかかる場合があります。


筋の短縮
筋過緊張緩和や筋短縮の改善方法
1)温める
血流をよくすることで筋の過緊張が緩和されやすくなりますが、そのために最も手軽な方法は温めることです。
温める方法として、使い捨てのカイロや湯たんぽを使う、医療機器であればマイクロ波やキセノン光線などによる温熱療法、軽い運動などがあります。
入浴は全身を温めて血流をよくする効果と、リラックスして副交感神経を優位にすることが期待されます。
リラックスして身体の深部まで温めるためには、38~40℃くらいのお湯にゆったりとつかることがよいと言われています。

適温のお湯にゆっくりつかり、じわっと汗が出てくれば身体の深部まで温まっている目安になります。
熱すぎるお湯は交感神経が優位に働き血管を収縮させるため、血流をよくしたりリラックスするには適さないといわれています。
可能であれば好きな香りや入浴剤を使ったり、ゆっくりリラックスする時間を過ごす工夫をしてもよいと思います。
2)ストレッチ
筋の過緊張緩和を目的としたセルフケアとして、道具を使わずどこでもできるストレッチはおすすめです。
ただ、ストレッチにはこつがあります。
誤った方法でストレッチを行うと、かえって悪化したり筋腱を痛める可能性があるので注意が必要です。
ストレッチには動かさずにじわじわ伸ばす静的ストレッチと、体操のように動かしながらやる動的ストレッチがありますが、筋の過緊張を緩和を目的とするのであれば、静的ストレッチ(以後ストレッチと表記)が安全でおすすめです。
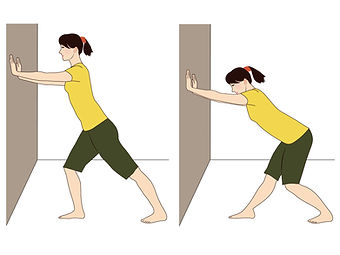
ふくらはぎのストレッチ
(イラストACの素材をもとにAri's Lab作成)
患者さんにふだんやっているストレッチの方法をお伺いすると、痛みが出るくらいしっかり伸ばし、息を止めて力を込めている方がいらっしゃいますが、それはあまりおすすめできません。
なぜなら、筋腱は勢いよく伸ばされると腱反射が起きて縮むため筋が伸びにくくなったり、無理に伸ばすと筋膜や筋腱を損傷する恐れがあるからです。
実際、ストレッチやヨガで肉離れ(筋膜や筋腱の損傷)になった方をみたことがあります。
ぜひこのストレッチのこつを知って、安全に効果的なストレッチをしていただきたいです。
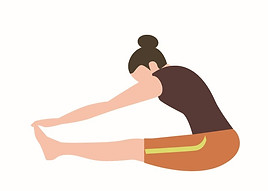



ストレッチでは無理に伸ばすと筋腱を痛める可能性があるので注意が必要
(イラストACの素材をもとにAri's Lab作成)
ストレッチのこつ
①痛みがでない気持ちよい程度に伸ばす
②息を止めず、リラックスしてゆっくり息を吐く深呼吸をしながら30秒くらい伸ばす、休む、を繰り返す
③ストレッチの形にこだわることなく伸ばしたい筋が伸びる感覚がでる姿勢を選ぶ
ストレッチをうまく使う
ストレッチはいつ行ってもよいのですが、身体が温まった入浴後やスポーツの後がとくにおすすめです。
ストレッチを長くやると筋が緩みすぎて、試合などで使う瞬発的な力が10%くらい低下することが知られています。
瞬発力を必要とするレースや試合の直前には、ストレッチは5秒程度短く行うか、体操のような動的ストレッチがおすすめです。
一方、瞬発力を必要としないゆっくりとした運動を行う場合には、気にする必要はないでしょう。
筋がゆるんで全力を発揮しづらくなるのはストレッチだけではなく、マッサージや鍼施術でもみられることで、ストレッチだけが問題となるわけではありません(レース前のコンディショニングではとても気を遣います)。
最近は筋膜リリースという言葉が広く知られるようになり、ローラータイプのものがセルフケアによく使われるようになりました。
このローラータイプのものは基本的に体表面からアプローチするので、例えば下腿の深部にあるヒラメ筋や後脛骨筋などにはアプローチしづらい一面があります。
ストレッチはセルフマッサージのように手が疲れることもなく、うまくできれば表層からから深層の筋までを伸ばして筋緊張緩和が期待できるので、その特徴やこつを知った上でうまく利用することをおすすめします。
3)鍼灸マッサージ
使いすぎや疲れがたまって張りや鈍い痛みがあるような場合には、セルフマッサージをするのもよいでしょう。
リラックスできる姿勢で痛みが出ず気持ちよい程度の強さで行うことが基本です。
強く押しすぎると、内出血を起こしたり痛みが出ることがあり、とくに道具を使う場合は注意が必要です。
また、炎症を伴うようなズキズキする痛みや、捻挫や肉離れのように組織の損傷がある場合には悪化する可能性があるので、その部位は触らないことをおすすめします。

筋疲労が蓄積して硬くなり、関節の動きが悪いような状態が続いている場合は、なかなかセルフケアでは改善が難しいかもしれません。
また、仕事やスポーツの負荷が大きく、セルフケアだけでは対応が難しいこともあると思います。
そのようなときは、プロのマッサージ師や鍼灸師の施術を受けて定期的にケアをしたり、ある程度よい状態に戻してからセルフケア(ストレッチ、セルフマッサージ、シールタイプの鍼やお灸の利用)をするのが効率的だと思います。
なかなか改善しにくい筋の硬さや深部の筋の硬さに対しては、鍼施術がおすすめです。
マッサージの痛さが苦手な方やもみ返しが起きやすい方も鍼施術を試してみるとよいと思います。
初めての方は不安があると思いますが、慣れるとリラックスして鍼施術を受けながら眠ってしまう方もいます。
鍼施術により感じる痛みには個人差があります。
また、使う鍼の太さや鍼の刺入の方法によってかなり異なります。

細い鍼← →太い鍼

シールタイプのお灸
私がよく使う鍼は直径が0.16~0.2mmと非常に細く痛みが出にくいもので、初めて鍼を経験した方は「思っていたより痛くなかった」とおっしゃる方が多いです。
鍼を一気に刺入すると痛みやひびき(ずーんと重い感じや電気が走るような感覚)を感じることがありますが、わずかに刺入した状態で少し時間を置くと、筋が緩んでその後の刺入時の痛みやひびきが緩和されやすいです。
なお、鍼灸の施術は先生によって考え方や施術のやり方が大きく異なります。
東洋医学をベースにする鍼灸師や、現代医学をベースに施術する鍼灸師もいます(私は後者です)。
また、鍼灸師を選ぶときには施術の考え方や施術のやり方を知るだけではなく、衛生管理がしっかりしていることも大切です。
部屋やベッドなどを清潔に保ち、手指をきちんと消毒し、滅菌処理後に密封された鍼を使用し、鍼の使い回しをせず、刺入前後の消毒をきちんと行うところがよいでしょう。

鍼灸マッサージ師の資格について
鍼灸マッサージ師(はり師、きゅう師、あんまマッサージ指圧師)は、医師、看護師、理学療法士などと同様の国家資格で、医療類似行為を行うことが法的に認められています。
国家資格がない人(無資格者)が、他人にマッサージや鍼灸を行うことは法律で禁じられています。
鍼灸マッサージ師になるには、3年間専門学校、あるいは4年間大学に通って、決められたカリキュラムで解剖学、生理学、病理学、臨床総論・各論、衛生学、マッサージ理論、東洋医学などの座学と、鍼、灸、あん摩、指圧、マッサージの実技を学び、卒業試験をクリアし、最終的に国家試験に合格する必要があります。

国家資格の理学療法士や柔道整復師も手技を使いますが、カリキュラムとしてマッサージの理論や実技を学ぶのは、あん摩マッサージ指圧師のみです。
一方、整体師やカイロプラクターなどは国家資格ではありません。
厚生労働省は、整体師などは”無資格者”であり処罰の対象になることや、無資格者の施術を受けないよう告知しています。
国家資格である鍼灸マッサージ師と整体師などにはこのように大きな違いがあることを知っていただき、”整体師” とは呼ばずに ”鍼灸マッサージ師” と呼んでいただきたいです。
無資格者によるあん摩マッサージ指圧業等の防止について(厚生労働省のHPより)
医師以外の方が、あん摩マッサージ指圧、はり、きゅう及び柔道整復の施術所等において、あん摩、マッサージ若しくは指圧、はり又はきゅう及び柔道整復を業として行おうとする場合には、あん摩マツサージ指圧師、はり師、きゆう師等に関する法律(昭和22年法律第217号)において、それぞれ、あん摩マッサージ指圧師免許、はり師免許又はきゅう師免許を、柔道整復師法(昭和45年法律第19号)においては、柔道整復師免許を受けなければならないと規定されており、無免許でこれらの行為を業として行ったものは、同法により処罰の対象になります。
厚生労働省としましても、都道府県等関係機関と連携して、無資格者によるあん摩マッサージ指圧業等の防止に努めているところであります。
あん摩マッサージ指圧及び柔道整復等の施術を受けようとする皆様におかれましては、こうした制度の内容を御理解いただき、有資格者による施術を受けていただきますようお願いいたします。
|体幹インナーマッスルを使えるようにする
2024/02/08作成
概要
・体幹のインナーマッスルは体幹深部にある腹横筋や内腹斜筋などのことで、身体を安定させるために重要な筋です。
・体幹のインナーマッスルをうまく使えるようになると、腰下肢の使いすぎを減らし痛みを緩和できる可能性があります。
・ アウターマッスルを使いすぎない"ドローイン" と "ハンドニー" をポイントをおさえて続けることをおすすめします。
なぜ体幹のインナーマッスルを使えるようにすることが必要?
体幹のインナーマッスル(深部筋)とは腹横筋や内腹斜筋などの体幹の深部にある筋のことです。
それに対し、体幹のアウターマッスル(表層筋)とは腹直筋、脊柱起立筋、腹直筋など、外側にある筋のことです。
腹横筋、内複斜筋は腹部から背部までつながっており、胸腰筋膜を介して腰椎につながっています。
これらの筋をうまく使えるようにするとコルセットのような働きをして腰椎や体幹を安定させ、身体の不安定性が改善されます。

体幹の前面
腹直筋の下に外腹斜筋があり、その下に内腹斜筋、
さらにその下の一番深いところに腹横筋がある

体幹の後面
アウターの脊柱起立筋、広背筋
歩くとき、片足立ちをするとき、フォワードランジなどでぐらつきがあるときは、体幹のインナーマッスルを使えるようにすることがおすすめです。
ぐらつきがあると、身体はそのぐらつきを止めようと無意識に足や腰などに力が入りやすくなります。
その結果、足首周り、膝周り、股関節周り、腰殿部の筋が疲れ、それが積み重なると痛みとなりかねません。
もし、ぐらつきが残ったまま痛む部位に施術をしても、使っているうちに痛みが戻る原因となる可能性があります。

身体の不安定性は痛みにつながる可能性がある
(ACイラストの素材をもとにAri's Lab作成)
フォワードランジでは大腿四頭筋の強化に焦点が当たりがちですが、体幹のインナーマッスルを使えるようにすることや足関節の機能を取り戻すことで、不安定性が改善されることも少なくありません。

フォワードランジ
片足立ちでの不安定性は足関節の機能を取り戻すことも重要ですが、とくに上半身が大きく揺れる場合や必要以上に足に力を入れ過ぎている場合は、体幹インナーマッスルをうまく使えているかを確認します。
体幹のインナーマッスルを使って体幹を安定させると、脊柱起立筋や腰部多裂筋などを使いすぎずに身体を支えられるようになり、使い過ぎにより生じる筋筋膜性腰痛の予防につながります。
体幹のインナーマッスルはアウターマッスルよりもわずかに早いタイミングで働き、身体を安定させることが知られています。
例え、腹横筋、内腹斜筋などの筋力があったとしても、アウターマッスルを優先的に使う習慣があり、インナーマッスルをうまく使えていない場合もあります。
したがって、筋力強化だけではなく、インナーマッスルをうまく使えるようにすることが重要です。
体幹のインナーマッスルをうまく使えるようにするには?
では、体幹のインナーマッスルをうまく使えるようにするにはどうしたらよいでしょうか?
おすすめは ”ドローイン” と ”ハンドニー" です。
ドローインは仰向けに寝て、腹横筋や内腹斜筋を触りやすい骨盤の前側を手で触り、全身の力を抜き、息をゆっくり吐ききります。
体幹インナーマッスルの腹横筋や内腹斜筋は息を吐くときに使われるからです。
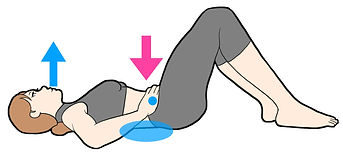
ドローイン
膝は伸ばしてもOK
ポイントは、腰、肩、腹直筋、脚などアウターの筋に力が入らないようにすること、腰は浮かず床に軽く押しつける感じにすることです。
体幹インナーマッスルだけに力を入れる感覚がわかりにくい場合には、風船を膨らますときに使う腹筋をイメージしてみてください。
ただし、力を強く入れすぎるとアウターの腹直筋や脊柱起立筋にも力が入ってしまいがちですので、力を入れすぎないこともポイントです。
このトレーニングはきつくないので、効いている気がしないかもしれません。
しかし、インナーマッスルをうまく使えていない段階で強度の高いトレーニングを行うと、使いやすいアウターマッスルを主に使ってしまい、インナーマッスルのトレーニングにはなりにくいことに注意が必要です。
強度の高い体幹トレーニングは、インナーマッスルをうまく使えるようになった後に段階的に行うことをおすすめします。
ハンドニーも、アウターマッスルを使いにくく、インナーマッスルを鍛えやすいトレーニングであることが報告されています(詳細は金岡恒治・小泉圭介著、 ”体が生まれ変わる「ローカル筋」トレーニング”、マキノ出版をご参照ください)。

ハンドニー
手と脚をここまで高く上げる必要はなく
腰が反らないことの方が重要

この骨モデルのように腰の骨がまっすぐになる状態を目指す
ポイントは、ドローインと同じように体幹インナーマッスルを意識し、手や脚に力を入れすぎずに体幹インナーマッスルで体を支えること、腰を反らさず丸めずニュートラルな状態を保つこと、身体の軸がぶれないように骨盤を動かさずに手と脚を上げることです。
このトレーニングは手と脚を上げた不安定な状態を腹横筋など体幹のインナーマッスルで支えることが目的なので、手や脚を無理に高く上げる必要はありません。
それより、腰が反らないことや身体が左右にぶれないことの方が大切です。
もし、左手と右脚を上げたときに身体が左側に傾いたり、ぐらぐらと不安定になる場合には、左側のインナーマッスルがうまく使えず、立位時に左脚に負担がかかりやすい可能性があります。
同様に、右手を上げたときに不安定な場合は右側が弱い可能性があります。
手と脚を同時に上げることが難しい場合には、まず手だけ、次は脚だけ上げるところから始めてみてください。
もし、ハンドニーをやって腰に痛みが出る場合は脊柱起立筋や腰部多裂筋の力が抜けていない状態なので、ドローインなど他の方法から始めることをおすすめします。
スポーツ経験のある方などは体幹インナーマッスルの使い方がわかりやすいですが、スポーツの経験もなくなかなかうまくできない場合には、片脚立ちで腹部に力を入れる方法でこつをつかむとよいかもしれません。

具体的には、片足立ちで不安定な状態から、体幹インナーマッスルだけに力を入れるように息を吐きながら、あるいは風船を膨らますようなイメージで腹部に軽く力を入れます。
下肢や足部に力が入りすぎずに片足立ちが安定すれば、体幹インナーマッスルをうまく使えています。
うまくトレーニングができていれば1~3ヶ月続けると成果を感じられるようになると思いますので、最初はうまくできなくてもあきらめずに気長に続けましょう。
一人でわかりにくい場合には、専門家に直接みてもらうことをおすすめします。
|アライメントを整える ー骨の偏位や可動性の改善ー
2024/02/08作成 2024/02/08修正
概要
・よいアライメントは骨や関節が本来の機能を発揮できる最適な位置関係にあり、身体のバランスがとれている状態です。
・骨盤、肩甲骨、腓骨など機能的に動く必要のある骨が筋の短縮や組織の可動性低下により偏位するとアライメント不良が生じます。
・筋の短縮や組織の可動性改善により骨の偏位が改善し、アライメントが整うことにより痛みが緩和することを多く経験しています。
※アライメントを整えるために骨を強制的に動かす必要はありません。
マルアライメントと骨の偏位
アライメントは配列、整列を意味する言葉で、身体のアライメントは骨の配列、並びのことを指します。
よいアライメントは骨や関節が本来ある機能を発揮できる最適な位置関係にあり、骨格のバランスのとれた状態です。
悪いアライメントを意味する "マルアライメント" は骨や関節が機能を十分に発揮できない本来とは異なる位置関係にあることです。
一般的によく知られているマルアライメントは、脊柱の側弯、膝関節のO脚、外反母趾などです。
いずれも骨が本来あるべき位置にない状態、骨の偏位があることがわかるかと思います。


腰椎圧迫骨折と脊柱側弯症


膝関節の変形とO脚

外反母趾
圧迫骨折を伴う脊柱側弯症のように改善が期待できなマルアライメントもありますが、改善が期待できるマルアライメントもあります。
改善が期待できるマルアライメントについて、肩甲骨と骨盤を中心に図を交えて詳しく解説します。
下図は正常なアライメントと、臨床で比較的よく目にするマルアライメントと痛みの1例です。
臨床を重ねる中で、このようなマルアライメントがさまざまな痛みと関連し、マルアライメントを整えることで痛みの緩和につながることが多いことに気づきました。
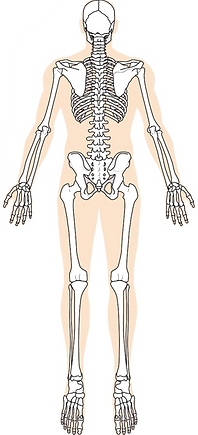
正常のアライメント

Ari's Lab / Pain Lab
マルアライメントと痛みの一例
(イラストACの素材をもとにAri's Lab作成)
マルア��ライメント改善による痛みの緩和は、首肩、肩周囲、手首、腰背部、股関節周囲、膝周囲、足関節周囲、足底など多くの部位において経験しています。
例えば、このマルアライメントの図では、右肩甲骨は左肩甲骨より外下方に偏位し、肩凝りに関連する僧帽筋の上部、肩甲挙筋、菱形筋やそれらの筋膜などの組織は肩甲骨に外下方に引っ張られた状態になり痛みがでやすい状態と考えられます。
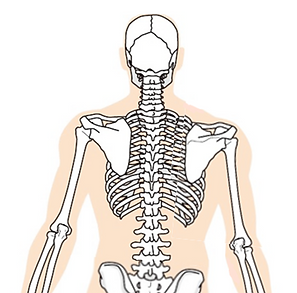
Ari's Lab / Pain Lab
肩甲骨が外下方に偏位
(ACイラストの素材をもとにAri's Lab作成)

肩周りの筋
(ACイラストの素材をもとにAri's Lab作成)
筋や筋膜が伸張された状態は痛みがでやすく、肉離れのような組織の損傷が起きやすい状態です。
肩周りの局所的な硬さを軽減させると一時的に痛みは緩和しますが、この肩甲骨の偏位が残ったままであれば、また痛みがでやすいことは想像できるかと思います。
このような肩甲骨の偏位を改善するだけで、痛む部位である首肩に直接施術をしなくても硬さや痛みが緩和することもあります。
骨は動くから偏位する
なぜ骨は偏位するのでしょうか。
骨は身体の骨格となるもので骨と骨は靱帯などで固定されており、多くの骨は構造的にあまり動かないようになっています。

足関節周囲の靱帯
(ACイラ�ストの素材をもとにAri's Lab作成)
靱帯
一方で、肩甲骨や骨盤は動く必要のある骨です。
例えば、腕を横から真上まで上げる動作では、下図のように上腕骨だけではなく肩甲骨の可動性が不可欠です。
肩関節の動きが悪くなる原因はさまざまありますが、肩甲骨の可動性低下もその原因の1つとなります。
肩甲骨

上腕骨


外転0°
外転90°
外転180°
肩関節外転時の肩甲骨の動き
(イラストの素材をもとにAri's Lab作成)
肩甲骨は外上方に大きく動くだけではなく、上・下・内・外・前方への可動性があり、肩の大きな動きに寄与しています。
このように肩甲骨は動きの自由度が高いため、本来あるべき位置にない偏位が起こりやすくなります。
肩甲骨の外下方や外前方への偏位や上腕骨頭の前方偏位は、猫背、肩凝り、肩関節の動かしにくさの一因になると考えており、施術をする際の評価としてよく利用します。
次に、もうひとつの大きく動く骨であり、下半身と上半身をつなぐ重要な働きをする骨盤について解説します。
骨盤の可動性と偏位
骨盤の動きは、側方からみた前傾、後傾、前面からみた側方傾斜(片側の下制)、水平面での左右回旋があります。
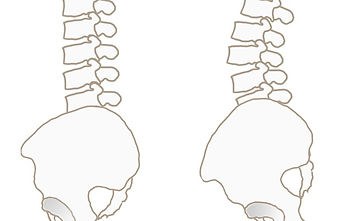
腹部
背部
骨盤後傾 骨盤前傾


側方傾斜(左下制位)

骨盤正常位
右回旋位
骨盤の正常位と偏位(ACイラストの素材をもとにAri's Lab作成)
仰向けで寝たときや体幹の後屈では骨盤は後傾になり、立ちあがるときや体幹の前屈では骨盤は前傾になり、後ろを振り向く動きでは骨盤は回旋します。
これらは2次元の動きでわかりやすいですが、歩く、走る、蹴るなどの動きは3次元の複合運動になるので複雑です。
例えば歩くときには、骨盤の前傾・後傾、側方傾斜、回旋が左右で異なる動きをすることで、スムーズに動くことができます。

仰臥位:骨盤後傾

立ち上がり:骨盤前傾
.jpg)
歩行:複雑な3次元の複合動作
このように骨盤は可動性があるため、例えば骨盤が右回旋位と側方傾斜と前傾がある場合、骨盤が本来ある位置から大きくはずれているので、まるで骨盤がゆがんだり変形しているように見えるかもしれません。
実際、臨床ではそのような状態になっている骨盤を時々見かけます(それほど珍しいことではありません)。

骨盤回旋+側方傾斜(右下制位)
(ACイラストの素材をもとにAri's Lab作成)
しかし、このような状態の骨盤があっても骨盤そのものがゆがんでいるわけではなく偏位しているだけなので、偏位が改善されれば正常の位置に戻ります。
骨盤そのものがゆがむのは出産のときにホルモンの影響で骨盤周囲の靱帯が緩むときのみと理解しています。
では、骨はどのようにして偏位し、その偏位はどのように改善できるのでしょうか。
骨の偏位や骨・組織の可動性低下の原因とマルアライメントの改善
一般に、骨折、脱臼、腰椎圧迫骨折、軟骨がすり減るなどの変形により骨の偏位が起きる可能性があります。
このような偏位は整復や手術でなければ改善は期待できません。
一方、日常生活、仕事、スポーツによる筋疲労が筋短縮を引き起こしている場合や、外傷後や手術後の軟部組織の瘢痕化(はんこんか)や癒着(ゆちゃく)などにより筋の短縮や骨・組織の可動性低下が起きて、その結果としてマルアライメントが生じている場合には、問題となっている筋の短縮や骨・組織の可動性を改善できればマルアライメントの改善が期待できます。
したがって、骨の偏位を改善するために、骨そのものを強制的に動かす必要はありません。
機能解剖学的な考え方を詳しく説明します。
筋膜は筋を包む膜のことです。
ひとつの筋を包む筋内膜、筋の集合体をまとめて包む筋外膜などがあり、筋外膜は腱を包む腱膜と骨を包む骨膜を介して骨とつながっています。
例えばふくらはぎの腓腹筋やヒラメ筋が短縮した場合、腓腹筋・ヒラメ筋の筋膜、アキレス腱の腱膜と踵骨の骨膜を介して踵骨(しょうこつ)が上方に引き寄せられて、踵骨の上方偏位が起こると考えられます。

皮下組織・筋膜の構造

腓腹筋
アキレス腱
踵骨
腓腹筋の短縮は踵骨の上方偏位を生じさせる
(ACイラストの素材をもとにAri's Lab作成)
このように踵骨が上方偏位している場合、踵骨は下方や前方への可動性が低下します。
もし踵骨の上方と前方への牽引が同時に起きた場合、明らかな偏位がみられなくても踵骨の可動性低下が起きている可能性があります。
肩甲骨や骨盤でも同じように、肩甲骨や骨盤に直接つながっている筋の短縮や、筋膜などの組織を介して間接的につながっている筋の短縮や骨・組織の可動性低下が偏位に関わっていると考えています。
したがって、このようなマルアライメントの改善には、骨の偏位や骨・組織の可動性低下の原因となっている部分を見つけ、そこにアプローチすればアライメントが整う場合が多いと考え、臨床に生かしています。
アライメントが整うだけで力を発揮しやすくなることもあります。
例えば、腰痛があり ”ハンドニー" がうまくできなかった方が、施術により骨盤のアライメントが整ったあとには “ハンドニー” がうまくできるようになったケースも経験しています。
骨の小さな動き
肩甲骨や骨盤のように大きく動く骨だけではなく、小さな骨の動きでも臨床上重要な場合があります。
膝のお皿、膝蓋骨(しつがいこつ)の可動性は膝関節のスムーズな曲げ伸ばしに、腓骨の可動性は足関節の底背屈動作に重要な役割をします。
膝蓋骨は上・下・内・外方に可動性がありますが、膝の痛みを訴える方では膝蓋骨の偏位や可動性低下がみられることがあります。
膝蓋骨の骨折や膝蓋大腿関節部の損傷を伴う場合など、膝蓋骨と大腿骨との間に癒着などがある場合には膝蓋骨そのものへのアプローチが必要となるかもしれません。
しかし、膝蓋骨や膝蓋骨周囲の靱帯部に直接アプローチすることなく、周囲の筋短縮や可動性低下を改善することで膝蓋骨の偏位や可動性が改善し、膝周囲の痛みも緩和できるケースを多く経験しています。
他にも、踵骨(しょうこつ)、橈骨(とうこつ)、上腕骨(じょうわんこつ)、大腿骨(だいたいこつ)、肋骨(ろっこつ)の小さな動きについても痛みを緩和するための評価の一つとして有用な指標になるため、関節可動域の評価とともに臨床でよく利用しています。

踵骨
とくに足関節を構成する腓骨と踵骨の可動性は足関節の機能をとりもどすために重要であり、また身体の他の部位の痛みにも影響を与える重要な部位と考えています。
このあと、足関節の機能をとりもどすで詳しく解説します。
足関節の機能を取り戻す
2023/12/28 作成
概要
・足関節が機能するためには底屈・背屈などがスムーズに動き、足関節周囲の筋が協調してバランスよく働くことが必要です。
・足関節の底屈・背屈がスムーズに動くためには ”腓骨” の可動性が必須です。
・足関節周囲の筋がバランスよく働くためには、まっすぐ高い位置まで上げるカーフレイズ(踵上げ)がおすすめです。
足関節やその周囲、膝関節、股関節や骨盤周囲の痛みがある方には、足関節捻挫の後遺症や外反母趾など足部や足関節の機能が損なわれているケースがみられます。
そのような場合、痛みのある部位だけにアプローチしても改善は難しくなります。
足関節や足部は身体の土台であり、衝撃の吸収、歩く、走る、蹴るなどの動作に関わるため重要な部位あり、その影響は小さくありません。
例えば足関節背屈可動域が低下する(=つま先が上がりにくくなる)と、つま先が引っかかって転びやすくなる、階段を降りる、しゃがむなどの動作がしづらくなる、膝に痛みがでやすくなる、などが起こる場合があります。
ここでは、足関節の構造から足関節の動きに重要な腓骨と踵骨の動きと足関節の可動域を取り戻す重要性、そして足関節周囲の筋をバランスよく使うための基本的な方法を図を交えて詳しく解説します(少し専門的な内容も含みます)。
なお、足関節の機能のうち、足関節底背屈に伴う腓骨の動きは、最新整形外科学大系18.下腿・足関節・足部(越智・高倉編,中山書店,2007)に記載されていることをベースとし、それ以外は一般的な解剖学や臨床から得られた知見をもとにしています。
また、日本整形外科学会、日本リハビリテーション医学会および日本足の外科学会により関節可動域表示ならびに測定法改訂が行われており、これまでの足関節内がえしは回外に、外がえしは回内に、また回外は内がえしに、回内は外がえしに変更となっています(日本足の外科学会 https://www.jssf.jp/medical/parlance.html)。
しかし、この変更はまだ十分に浸透していないため、ここでは内がえし(回外)、外がえし(回内)と表記しています。
足関節の構造
足関節は、脛骨(けいこつ)と距骨(きょこつ)からなる距腿関節(きょたいかんせつ)です。
立っている状態の中間位では、距骨は脛骨、腓骨(ひこつ)、踵骨(しょうこつ)からなるスペースにおさまっています。
足関節の底屈・背屈を行うためには、この距骨が脛骨・腓骨・踵骨からなるスペースでスムーズに動くことが必要です。

踵骨
腓骨
Ari's Lab / Pain Lab
距骨
脛骨
外側から見た右足関節(中間位)
脛骨腓骨は下部のみの模式図
(Ari's Lab作成)

腓骨
Ari's Lab / Pain Lab
踵骨
距骨
脛骨
足関節
(距腿関節)
後方から見た右足関節(中間位)
脛骨と腓骨は下部のみの模式図
(Ari's Lab作成)
足関節の底背屈に伴う距骨と腓骨の動き
足関節が底屈するとき、距骨は前下方に移動します。
底屈位では脛骨・腓骨・踵骨のスペースには幅の狭い距骨後方部があるため、腓骨は内下方へ移動して足関節を安定化させます。
一方、足関節が背屈するときには距骨の幅の広い前方部分が入り込むスペースを作るため、腓骨は上外方へ移動します。
Ari's Lab / Pain Lab
Ari's Lab / Pain Lab
Ari's Lab / Pain Lab
Ari's Lab / Pain Lab

Ari's Lab / Pain Lab
背屈
底屈

Ari's Lab / Pain Lab
外側からみた右足関節(底屈位)
距骨は底屈時に前下方へ移動
(Ari's lab作成)
外側からみた右足関節(中間位)
距骨は背屈時に脛骨・腓骨・
踵骨間のスペースに入りこむ
(Ari's Lab作成)
外果

Ari's Lab / Pain Lab
距骨
腓骨

Ari's Lab / Pain Lab
背屈
底屈

Ari's Lab / Pain Lab
前方からみた右足関節(底屈位)
距骨は前方より後方が狭いため底屈位では
腓骨が内下方へ移動して安定化させる
(Ari's Lab作成)
前方からみた右足関節(中間位)
前方が広い距骨が入り込むため
中間位では腓骨が外上方へ移動する
(Ari's Lab作成)
Ramsey PLら(1976)は、背屈時に外果(腓骨の下端)が1mm外側に偏位すると、距腿関節の接触面積が42%低下することを報告しており、わずかな腓骨の移動が距骨のスムーズな動きを助けていることがわかります。
腓骨の上外方への動きが十分に出ないと足関節は背屈しづらくなり、背屈可動域が低下する一因となります。
腓骨の動きが悪くなるのは?
Scranton PE Jrら(1976)は、荷重時に腓骨は後脛骨筋、腓骨筋、長母趾屈筋の緊張により腓骨を約2.4mm引き下げることを報告しています。
つまり、筋の収縮や短縮が腓骨の位置に影響を与えるということです。
腓骨に付着する後脛骨筋、長・短腓骨筋、長母趾屈筋、ヒラメ筋、長趾伸筋が筋疲労などにより筋の短縮が起きた場合、腓骨の可動性を低下させ、腓骨の外上方への移動を妨げて足関節の背屈制限につながると考えられます。
また、腓骨周囲の外傷(骨折、打撲、靱帯損傷など)の後には、治る過程で組織の瘢痕化(はんこんか)が起こり組織が硬くなることがあり、それが腓骨の可動性を低下させることがあります。
例えば、足関節捻挫(前距腓靱帯や踵腓靱帯損傷など)の後には背屈可動域が低下しやすくなることが知られており、後遺症の一つとされています。
足関節捻挫や外傷後に足関節の可動域を改善することはリハビリの重要なポイントの一つですが、その際には腓腹筋、ヒラメ筋など底屈作用のある筋の短縮だけはなく、腓骨の可動性も確認する必要があります。

Ari's Lab / Pain Lab
外側からみた右足関節(中間位)
腓骨筋などの筋の短縮は腓骨の可動性を低下させる
(Ari's Lab作成)


Ari's Lab / Pain Lab
外側からみた右足関節(底屈位)
腓骨の上外方への可動性が低下すると
距骨が後方へ移動できず背屈できない
(Ari's Lab作成)
踵骨の可動性
足関節の機能を十分発揮させるためには、腓骨と同じように踵骨の可動性も関与していると考えています。
踵骨の後方にはアキレス腱が付着していますが、アキレス腱は腓腹筋、ヒラメ筋(+足底筋)がつながっています。
これらの筋の短縮はアキレス腱を介して踵骨の上方偏位や可動性低下を生じさせる可能性があります。

腓腹筋
ヒラメ筋
アキレス腱
踵骨
下腿三頭筋(腓腹筋・ヒラメ筋)と踵骨
下腿三頭筋の短縮は踵骨の上方偏位に関わる
(ACイラストの素材をもとにAri's Lab作成)
また、踵骨の足底側には足底後方にある筋群も付着しています。
足底腱膜の下には短趾屈筋、母趾外転筋、小趾外転筋(第1層)とその下にある足底方形筋(第2層)は踵骨に付着し、深層にある短小趾屈筋、短母趾屈筋、母趾内転筋斜頭(第3層)は長足底靱帯を介して踵骨につながります。
これらの筋の短縮は、踵骨の前方偏位や可動性低下を生じさせる可能性があります。



踵骨に付着している筋群
表層の第1層から深部にある第3層まで重なっている
もし踵骨後方につながる腓腹筋・ヒラメ筋と踵骨底側につながる足底筋群の短縮が同時に起こった場合、踵骨は上方と前方に牽引された結果、前上方に偏位する可能性があります。
このような踵骨の偏位や可動性低下は、腓骨と同様に、脛骨・腓骨・踵骨からなる距骨が入り込むスペースを狭め、足関節底背屈時の距骨のスムーズな動きを妨げると考えています。
Ari's Lab / Pain Lab

Ari's Lab / Pain Lab
外側からみた右足関節(中間位)
踵骨が前方と上方に同時に引かれると
踵骨は前上方に偏位する可能性がある
(Ari's Lab作成)

腓骨
Ari's Lab / Pain Lab
踵骨
距骨
脛骨
足関節
(距腿関節)
後方から見た右足関節(中間位)
踵骨の偏位や可動性低下は距骨の
スムーズな動きを妨げると考えられる
(Ari's Lab作成)
足関節過底屈により生じる足関節後方インピンジメント症候群や踵に痛みが生じる足底腱膜炎も、筋の短縮による踵骨の偏位や可動性低下が関与している場合があると考えています。

Ari's Lab / Pain Lab
Ari's Lab / Pain Lab

足底腱膜
踵骨
アキレス腱
足底腱膜発症のイメージ図
足関節背屈+足趾伸展とアキレス腱の短縮により
足底腱膜が牽引されるイメージ図
(Ari's Lab作成)

足底腱膜
踵骨
アキレス腱
このように、足関節の機能を取り戻すためには腓骨だけではなく、踵骨の可動性も必要であると考え、臨床に利用しています。
足関節・足部のマルアライメントを改善し可動域を取り戻す
足関節は一般的に背屈20°、底屈45°,外がえし(回内)20°、内がえし(回外)30°の可動域があるとされています。
臨床で、このように本来あるはずの可動域が低下しているケースはよくみられます。
そして、膝関節、股関節・骨盤周囲の痛みがあるときに、同時に足関節の可動域低下がみられることも少なくありません。

背屈20°
中間位
底屈45°
足関節の背屈・底屈の参考可動域
一般的な可動域は背屈20°,底屈45°
(Ari's Lab作成)
もし背屈可動域が低下すると、どのような問題が起きるでしょうか。
・歩行時につま先が上がりにくく、つま先がひっかかって転びやすくなる
・歩行時につま先だけを上げて歩く代償により足底腱膜炎など足底の痛みが出やすくなる
・階段を降りづらくなる
・しゃがむ動作がしづらくなる
・歩行時につま先が外側に膝が内側に入りやすくなり、膝の内側に負荷がかかりやすくなる
・着地時の衝撃を吸収しづらくなり、その衝撃が下肢や膝関節などにかかって痛みがでやすくなる
・足関節不安定性の一因となる


では、足関節背屈可動域の低下はなぜ生じるのでしょうか。
・腓腹筋やヒラメ筋の筋短縮
・他の底屈作用や回外・内がえし作用のある筋の短縮
・足関節捻挫など外傷の後遺症
・足部・足関節のマルアライメント(骨偏位や骨・組織の可動性低下)
改善のためには、既往歴、日常的な負荷、関節可動域や骨・組織の可動性、硬さなどからどこに問題があるかを探ります。
足関節の機能を取り戻す基本は、まず足関節・足部のマルアライメントを改善し、可動域を取り戻すことだと考えています。
しかし、足関節の底背屈で距骨がスムーズに動き、足関節の可動域が確保できたとしても、まだ足関節の機能を十分に発揮できるとは限りません。
足関節周囲の筋が必要な場面でバランスよく働く必要があります。
足関節周囲の筋をバランスよく使えるようにする
歩く、走る、つま先立ちをする、ジャンプして着地する、キックするなどの動作で足関節が働くためには、足関節が底屈、背屈、外がえし(回内)、内がえし(回外)などの動作が正常であるだけではなく、足関節周囲の筋をバランスよく必要なタイミングで使えるようにすることが必要です。



足関節周囲の筋をバランスよく使えていないと片足立ちで不安定性があったり、つま先立ちで踵がまっすぐあがりにくくなります。
不安定になる理由として考えられる理由は次の通りです。
・足関節・足部にマルアライメントがある
・足関節周囲の筋力不足か、筋力はあるもののうまく使えていない
・体幹インナーマッスルの筋力不足か、筋力はあるもののうまく使えていない

片足立ちが不安定
.jpg)
つま先立ち(踵上げ)
つま先立ちはふくらはぎの腓腹筋やヒラメ筋が働くだけではなく、前脛骨筋、腓骨筋、後脛骨筋などの筋がバランスよく働く必要があります。
しかし、つま先立ちをするときに足首が外側に倒れたり、ぐらぐらと不安定になることがあります。
もともと、外果(外側のくるぶし)は内果(内側のくるぶし)より低い位置にあり、足首は外側に倒れやすい構造となっています。
足関節捻挫では足首が外側に倒れる内がえし捻挫が外がえし捻挫より多くみられるのは、この構造のためです。
Ari's Lab / Pain Lab
外果

内果
後方からみた左足のつま先立ち
バランスよく足関節周囲の筋が働き
まっすぐ高い位置まで踵が上がっている
(Ari's Lab作成)

Ari's Lab / Pain Lab
足首が外側に倒れた足のつま先立ち
(Ari's Lab作成)

Ari's Lab / Pain Lab
外側から見た左足の腓骨筋
腓骨筋はまっすぐ高い位置まであげるつま先立ちには必須
(Ari's Lab作成)
また、内がえし(回外)作用のある筋は多くあるものの、外がえし(回内)作用のある筋は主に腓骨筋のみです。
したがって、腓骨筋が十分に働かないと、足首が外側に倒れた状態となりやすくなります。
足関節捻挫により前距腓靱帯や踵腓靱帯が断裂した場合にはさらに外側に倒れやすくなるため、腓骨筋の働きはより重要となり、筋疲労が起き��やすくなります。
底屈:腓腹筋、ヒラメ筋、後脛骨筋、腓骨筋、長母趾屈筋、長趾屈筋、足底筋
背屈:前脛骨筋、長趾伸筋、長母趾伸筋
内がえし(回外):後脛骨筋、前脛骨筋、長母趾屈筋、長趾屈筋、腓腹筋内側頭、ヒラメ筋、長母趾伸筋
外がえし(回内):長短腓骨筋、長趾伸筋
マルアライメントや足関節の可動域低下がある場合、足関節の可動域を改善し、アライメントを整えることで不安定性が改善することがあります。
また、筋疲労がある場合には、筋の過緊張や短縮を改善するだけで、筋力が発揮できるようになることもあります。
ただし、経過が長い場合や基礎疾患のある場合は、アライメントを整えるために時間を要することもあります。

正常 外がえし(回内) 内がえし(回外)
後方からみた右足のマルアライメント
(イラストACの図をもとにAri's Lab作成)
また、足関節の不安定性があると、使いやすい筋を過用して不安定性をとめることがあります。
その結果、足関節周囲の腱障害を引き起こす可能性があります。
実際、足関節捻挫後には腓骨筋腱などの腱障害が多くみられることが報告されています(Ritter & Moore, 2008)。
さらに、足関節周囲の不調は、膝、股関節や骨盤周囲の痛みにも影響する可能性があります。

足関節の不安定性は痛みにつながる可能性がある
(ACイラストの素材をもとにAri's Lab作成)
では、足関節周囲の筋をバランスよく使えるようにするにはどうしたらよいでしょうか。
・体幹の安定性を確認し、必要があれば体幹のインナーマッスルをうまく使えるようにする
・片足立ちをできるようにする
・両足でまっすぐ高く踵を上げるカーフレイズをできるようにする
カーフレイズで足首が外側に倒れず、踵をまっすぐ高く上げられるようになると、日常生活での不安定性は軽減してきます。
しかし、スポーツをするにはさらに足関節周囲の筋力や足関節の安定性がより必要とされます。
そのためには、片足でのつま先立ちを繰り返すシングルカーフレイズや、バランスをとりにくい不安定板(専用のクッションなど)を用いたバランストレーニングがおすすめです。
とくに、足関節捻挫後には後遺症として足関節の不安定性が残存しやすく、それは足関節捻挫の再発、腱障害、足関節後方インピンジメント症候群などの2次障害につながることが指摘されています(足関節捻挫とその後遺症参照)。
さらに、スポーツでは競技特有の動きや負荷があるため、それぞれ競技に適した筋力強化が必要となります。
例えば、大きなフィン(足ひれ)を足に着けて泳ぐフィンスイミングでは足関節底屈位での筋力が必要となります(フィンスイミングによる足関節周囲の痛みの詳細と対策参照)。
痛みの緩和や再発を予防には、足関節の機能を十分に発揮できるように足関節の可動域をとりもどし、足関節周囲の筋をバランスよく必要なタイミングで使えるようにすることが重要です。
さいごに
足関節の機能を取り戻すこと、アライメントを整えるー骨の偏位や可動性改善ーなどの機能解剖学的な考え方は、私が臨床を行う上で欠かせないものになりました。
このアライメントに関する考え方は誰かに教わったものではなく、大学院でのフィンスイミングによる痛みの研究を優先させる中、臨床での疑問は解剖関連の書籍を見ながら仮説と検証を繰り替えして確立してきたものです。
ただ、同じような考え方を持つ先生は他にもいらっしゃると思います。
実際、2023年6月に母校でセミナー講演をするために調べたところ、書籍*に部分的に似た記述を見つけています。
そのセミナーを聴講した先生の中には「同じようなことを考えていましたが、とても参考になりました」と言ってくださった方もいます。
非常に興味深いことに、この機能解剖学的な考え方による施術は、東洋医学をベースとした経絡経穴やM-Testと共通点があります。
東洋医学では、なぜ腰痛や逆子の治療に下腿や足部の経穴が使われるのか、下腿や足部へのアプローチがなぜ股関節や上半身にまで影響を及ぼすのかなど、これまで抱いてきた疑問が機能解剖学的に考えると矛盾なく、腑に落ちるようになりました。
この機能解剖学的な考え方において、組織の中で”筋膜”ははずすことのできないものだということは、アナトミートレインー徒手療法のための筋膜経線(Myers著,坂場・石井訳,医学書院,2022)の筋膜の解剖図を見ても感じます。
ただ、筋膜だけで理解するのではなく、骨膜を介して関わる骨の偏位とアライメントを含めて考えることで、臨床でみられる現象をより理解しやすくなりました。
今後、この考え方を裏付ける研究ができれば、東洋医学を科学的に裏付ける一助になるのではないかとの夢も持っています。
同じような考えをお持ちの先生方とディスカッションする機会や共同研究の可能性があれば幸いです。
施術を希望される方はTherapy Roomをご覧ください。
有料のセミナー講演や実技指導をご希望の方はこちらまでお問い合わせください。
母校でのセミナー講演についてはTOPICSをご覧ください。
*骨盤と仙腸関節の機能解剖(Gibbons著,赤坂監訳,医道の日本社,2019)、運動器疾患の「なぜ?」がわかる臨床解剖学(工藤慎太郎編著,医学書院,2012)、アナトミートレインー徒手療法のための筋膜経線(Myers著,坂場・石井訳,医学書院,2022)
足関節・足部の痛み
2023/12/28 作成
足関節・足部は歩く、走る、跳ぶ、蹴るなどの動作に関わるだけではなく、身体を支える土台であり、また衝撃を吸収する働きもあります。
足関節周囲や足部、膝、股関節などに痛みがある場合、同側に足関節捻挫の既往があるケースによく遭遇します。
しかし足関節捻挫の後遺症について理解している方は残念ながらまだ非常に少ないと感じています。
ここでは、足関節捻挫とその後遺症、足関節捻挫後に生じることのある足関節後方インピンジメント症候群、歩くときに足底に痛みが生じる足底腱膜炎について解説します。


踵骨
腓骨
Ari's Lab / Pain Lab
距骨
脛骨
外側から見た右足関節(中間位)
脛骨腓骨は下部のみの模式図
(Ari's Lab作成)
|足関節捻挫とその後遺症
2024/02/23 作成
足首を捻って生じる足関節捻挫は、スポーツでも日常生活でもよく見られるけがですので経験のある方は多いと思います。
しかし、足首を捻っただけだからと整形外科に行かず(あるいは行っても)、リハビリを行っていない方は少なくないのではないでしょうか。
スポーツ医学において、足関節捻挫後には足関節捻挫の再発が起こりやすく、足関節の不安定性、筋力低下、可動域低下などが生じ、さらにそれらが関連する二次障害が起きることが問題となっており、関連する研究が多く行われています。
足関節捻挫は、足関節の内がえし(回外)や外がえし(回内)が強制されることにより生じる足関節周囲の靱帯の損傷(断裂)の総称です。
最も多いのは内がえし(回外)捻挫による前距腓靱帯の損傷で、足関節の内がえし(回外)で痛みが生じます。



前距腓靭帯
踵腓靭帯
足関節内がえし捻挫で前距腓靱帯損傷が生じやすい
(Ari's Lab作成)
初めての足関節捻挫後に治癒が期待されるのは、断裂した靱帯が離れないように固定したときのみといわれていますので、固定せず靱帯が離れた状態で経過した場合、靱帯の治癒は期待できなくなります。
つまり、小さい頃の捻挫でも一生影響が残る可能性があるということです。
骨と骨をつないでいる靱帯が断裂すると足関節が不安定になりやすいですが、完全に断裂していなくても足関節の不安定性が残るなど、足関節の機能が低下することがあります。
足関節の不安定性があるとぐらぐらしやすく、それを抑えるために足部や足関節周囲の筋、特に腓骨筋に負荷がかかり、足関節周囲や他の身体部位の痛みにつながることもあります。

足関節の不安定性は痛みにつながる可能性がある
(ACイラストの素材を元にAri's Lab作成)
私自身も足関節捻挫後にリハビリをしなかったため何度も足関節捻挫を繰り返し、足関節捻挫の二次障害といわれている足関節後方インピンジメント症候群で手術を受けることになりました。
また、同側の足底腱膜炎、腓骨筋腱障害、膝の痛み、股関節周囲炎、腰痛も経験しました(リハビリを行った後は痛みが出ることはほとんどなくなりました)。
もし、最初の足関節捻挫後にしっかりリハビリをしていたら、足関節捻挫の再発やこれらの痛みを生じることがなく、足関節後方インピンジメント症候群で手術を受けることはなかったかもしれません。
実際、フィンスイマーで腱障害や足関節後方インピンジメント症候群などと推定される足関節周囲の痛みを訴えた選手の78%には同側に足関節捻挫の既往がみられたという調査結果があります(フィンスイミングによる痛み:調査研究結果参照)。
一般の方でも、足部、下腿、膝、股関節、腰の痛みの原因が足関節捻挫の後遺症を疑うケースはよく経験します。
このような場合、痛みの部位へのアプローチだけではなく足関節の機能を取り戻すことが必要となります。
もし、足関節捻挫後に痛みがなくても歩行や階段で歩きづらさがある、歩いたり走ったりするとぐらぐらする不安定感がある、つま先立ちで踵(かかと)が外側に倒れる場合などは、足関節捻挫の再発予防や他の部位の痛みを防ぐためにリハビリを行うことをおすすめします。

Ari's Lab / Pain Lab
左足首が外側に倒れているつま先立ちのイメージ図
腓骨筋群をうまく使えていないと外側に倒れやすい
(Ari's Lab作成)
リハビリにより本来ある足関節の機能を取り戻すためのポイントは以下の通りです。
・足関節の可動域を取り戻すこと
・足関節内がえし捻挫後に負担のかかりやすい腓骨筋など足関節周囲の筋疲労をとること
・筋力低下がある場合には、必要な筋力強化やバランストレーニングをして足関節周囲の筋をバランスよく使えるようにすること

背屈20°
中間位
底屈45°
足関節の背屈・底屈の参考可動域
一般的な可動域は背屈20°,底屈45°
(Ari's Lab作成)
Ari's Lab / Pain Lab

Ari's Lab / Pain Lab
右脚の腓骨筋群
(Ari's Lab作成)
Ari's Lab / Pain Lab

Ari's Lab / Pain Lab
腓骨筋群の筋力強化例
(Ari's Lab作成)
足首が外側に倒れないように注意してまっすぐ高い位置まで踵を上げ下げするカーフレイズは、腓骨筋の強化とともに他の足関節周囲の筋を含めてバランスよく使えるためおすすめです。

Ari's Lab / Pain Lab
×左足首が外側に倒れている
カーフレイズ
(Ari's Lab作成)

Ari's Lab / Pain Lab
○足首が外側に倒れずまっすぐ
高く踵を上げるカーフレイズ
(Ari's Lab作成)
さらに、足関節捻挫後に同側の体幹インナーマッスルの筋力低下やうまく使えなくなっているケースもありますので、その場合には、体幹インナーマッスルをうまく使えるようにすることも大切です。

体幹のインナーマッスル強化
足関節捻挫を軽くみることなく捻挫後には必要なリハビリを行って足関節の機能を取り戻し、二次的に生じる可能性のある痛みや不調を予防していただきたいです。
POINT
・足関節捻挫は、足首を捻ることにより生じる足関節周囲の靱帯の損傷・断裂です。
・靱帯が断裂したまま時間がたつと損傷した靱帯の治癒は期待できず、不安定性が残る可能性があります。
・足関節捻挫後にはさまざまな後遺症が生じやすいため、足関節の機能を取り戻すリハビリがおすすめです。
2024/02/23 作成
POINT
・足関節後方インピンジメント症候群は足関節過底屈により生じる足関節後方部痛の総称です。
・手術の報告が多いため整形外科医に手術を勧められがちですが、手術をせず治るケースも少なくありません。
・足関節捻挫の後遺症の1つと考えられており、足関節捻挫後のリハビリは予防になる可能性があります。
足関節後方インピンジメント症候群とは足関節過底屈が繰り返されたり足関節捻挫などの外傷に伴い生じる足関節後方部痛の総称で、足関節過底屈により痛みが再現することが特徴です。
よく知られているのは三角骨障害です。
バレエダンサーやサッカー選手など、足関節過底屈を強制されるスポーツで多く報告されています。
競泳選手の手術例や、私がサポートをしているフィンスイミングでも手術例や改善例が報告されています(詳細はこちら)。



(Ari's Lab作成)
足関節後方部痛が生じるのは、足関節の過底屈により脛骨と踵骨の間に三角骨や距骨後突起などの骨や、長母趾屈筋健や骨膜などの軟部組織が挟まれるからです。

踵骨
距骨後突起
距骨
脛骨
足関節過底屈
足関節後方インピンジメント症候群のイメージ図(Ari's Lab作成)
Ribbansら(2017)は、足関節後方インピンジメント症候群に関する報告の多くは手術に関する報告で、保存療法に関する報告が非常に少ないことを指摘しています。

手術をしない保存療法はまだあまり知られていないので、整形外科医から手術を勧められることがあるかもしれません。
しかし、これまでフィンスイマーやその他の患者さんをみる中で、多くの方は手術をすることなくよくなっています。
ただし、私自身がそうであったように骨折がある場合など、保存療法でよくならないケースもあります。
私が最初に足関節後方インピンジメント症候群による痛みを改善した1症例は、臨床スポーツ医学会誌で1つの研究として認められ、原著として掲載されました(湯浅ら, 2021)。

足関節後方インピンジメント症候群の保存療法として、バレエダンサーでも足関節後方インピンジメント症候群と診断された12名(三角骨障害や大きな距骨後突起を持つダンサーを含む)のうち9名がストレッチや運動療法により手術を回避できた、との症例が報告されています(Albisettiら,2009)。

上記の症例報告の著者は、足関節後方インピンジメント症候群は手術をする前に、まずは保存療法を試すべき、と提言していますが、私も同じ意見です。
まずは保存療法を試し、それでもダメな場合のみ手術をすることをおすすめします。
実際、整形外科医から手術をすすめられて迷っていた方が、保存療法で改善した症例も経験しています。
これまでの臨床経験から、保存療法のポイントは必要な筋力強化だけではなく、本来ある足関節の機能を取り戻すことも必要だと感じています。
具体的には、腓骨や踵骨の偏位(本来ある位置にないこと)や可動性低下は脛骨・腓骨・踵骨からなるスペースを狭めて脛骨や踵骨が距骨とぶつかりやすくなり、足関節後方インピンジメント症候群を引き起こす原因の1つになりうるため、脛骨や踵骨の偏位と可動性を改善して足関節の機能を取り戻すことが、足関節後方インピンジメント症候群の改善につながる場合があると考えています。

Ari's Lab / Pain Lab
また、足関節後方インピンジメント症候群は足関節捻挫後に生じやすいことが知られています。
実際、私自身も足関節捻挫を繰り返していましたし、私が報告した1症例でも足関節捻挫の後遺症とみられる所見がみられ、その後遺症の改善が痛みの改善のための重要なポイントの1つでした。
足関節捻挫とその後遺症で述べたように、足関節捻挫後には後遺症が残りやすいため、足関節捻挫の既往があり、足関節過底屈となるスポーツをしている場合や正座をよくする場合などは、リハビリを行うことで足関節後方インピンジメント症候群を予防できる可能性があります。
正座をしたときやつま先立ちなどで足関節後方にぶつかるような痛みがある場合には、早めの対策がおすすめです。
保存療法の治療実績のあるところはまだ少ないかと思いますので、ご希望の方はお問い合わせください(Therapy Room)。
足関節後方インピンジメント症候群(三角骨障害など)
2024/02/23 作成
POINT
・足底腱膜炎は着地時の荷重や牽引(引っ張り)ストレスから生じる足底腱膜の微細損傷や変性です。
・足底腱膜炎は足関節背屈可動域の低下が最も重要な要因と考えられています。
・足底腱膜に直接アプローチするより、足関節の背屈可動域や踵骨の可動性を考慮した施術がおすすめです。
足底腱膜炎は足底腱膜の微細損傷で、小さな傷がついたり変性した状態です。
足底筋膜炎と誤って表示されている場合もありますが、筋膜ではなく腱膜です。
筋膜が硬くなった状態であればストレッチやマッサージも効果があるかもしれませんが、腱膜が牽引(けんいん)ストレスにより損傷した状態なので、さらに足底腱膜に牽引ストレスをかけるストレッチやマッサージでよくなるとは考えにくいです。
Riddelら(2003)は足底腱膜炎の最も重要な危険因子は足関節の背屈可動域低下であると述べています。

背屈20°
中間位
底屈45°
足関節の背屈・底屈の参考可動域
一般的な可動域は背屈20°,底屈45°
(Ari's Lab作成)
Ari's Lab / Pain Lab
これまでの臨床から、足関節背屈可動域低下の改善が足底腱膜炎の改善に効果があることは実感してきました。
しかし、成人のアキレス腱と足底腱膜は直接つながっていない、との情報に接したとき、なぜ足関節背屈可動域の改善が足底腱膜炎の改善につながるのか、と不思議に思いました。
その理由を考えた結果、以下のような考えに至りました。
・足関節背屈可動域が低下するとつま先を上がりにくくなり、代償として足趾伸展でつま先を上げ、足底腱膜が前方に牽引される
・腓腹筋やヒラメ筋の短縮により踵骨が上方に偏位するため、足底腱膜が後方に牽引される

足底腱膜
踵骨
アキレス腱
足趾伸展
足底腱膜が足関節背屈+足趾伸展とアキレス腱短縮で牽引されているイメージ図
(Ari's Lab作成)
Ari's Lab / Pain Lab
踵骨の上方偏位により足底腱膜が牽引されることについて、母校でセミナー講演をするために根拠となる情報を探したとき、 ”運動器疾患の「なぜ?」がわかる臨床解剖学“ に同様の記載を見つけています。
このようなことから、足底腱膜の牽引ストレスを減らすには、足関節背屈可動域を制限している下腿筋群の硬さをとって筋短縮を改善し、踵骨の可動性を上げて偏位を改善することが有効だと考えています(足関節の機能を取り戻すもご参照ください)。
自分で対応するときには、マッサージよりストレッチの方が楽なので、ふくらはぎのストレッチをおすすめします。
膝を伸ばした状態だと腓腹筋が伸ばされやすく、膝を曲げた状態だとヒラメ筋などが伸ばされますので両方行います。
踵を上げてストレッチをすると、足底腱膜が牽引されて痛みが出やすくなるので、踵は床から離さないようにします。
ストレッチには安全に効果を出す ”こつ” がありますので、痛みの緩和にある炎症や強い痛みがないときのストレッチの項をご参照ください。

ふくらはぎのストレッチ
(イラストACの素材をもとにAri's Lab作成)
また、歩くときにはつま先だけを上げず、足関節背屈を使って足首から上げるように気をつけます。
痛みを我慢し続けていると足底腱膜の損傷が進んで痛みが強くなり、治癒に時間がかかる可能性があるので、早めの対策をおすすめします。
なかなかよくならない足底腱膜炎は、足関節の不安定性があるなど、足関節の機能が損なわれている可能性もあります。
足関節の機能を取り戻すや足関節捻挫とその後遺症もご参照ください。
施術を希望される場合はお問い合わせください(Therapy Room)。
参考書籍
Bruknes, Khan著.籾山日出樹ら監訳.臨床スポーツ医学.第1版.映像教育センター,2009
工藤慎太郎編著.運動器疾患の「なぜ?」がわかる臨床解剖学.第2版.医学書院,2012
足底腱膜炎
膝周囲の痛み
2024/02/23 作成
膝に痛みが出ると、歩く、走る、しゃがむ、階段の上り下りなどの動作がしづらくなります。
歩くのがつらくなると、特に高齢の方は散歩、買い物などにでかけるのがおっくうになり、筋力が落ちたり心肺機能が落ちて体力も落ちやすくなります。
スポーツで膝の痛みが出ることも多く、なかなか治らず好きなスポーツが続けられなくなることもあります。
_edited.jpg)

膝周囲の痛みの原因はいろいろあります。
外傷(急性のけが)では骨折、靱帯損傷(前十字靱帯、後十字靱帯、内側側副靱帯、外側側副靱帯、膝蓋靱帯)や半月板損傷などがあります。
徐々に痛みがでる慢性的な障害としては、鵞足炎、膝蓋靱帯障害や膝蓋大腿関節障害(いわゆるジャンパー膝)、腸脛靱帯炎、変形性膝関節症(いわゆる膝OA)、成長期にみられるオスグッド病などがあります。

膝蓋大腿関節
膝関節
右膝の構造
(イラストACの素材をもとにAri's Lab作成)
腸脛靱帯
靱帯や半月板の断裂、膝関節の変形など、手術以外ではもとに戻らない組織の損傷もありますが、膝周囲の強い痛みであっても治る痛みも多いです。
なぜなら、慢性的な膝障害の多くは下肢の筋過緊張や筋の短縮が原因で、筋の短縮などが改善すれば痛みは緩和することが多いからです。
一方で、一般的に知られている筋のみに原因があるとは限りません。
膝の痛みの病態と背景にある原因を把握することが大切となります。
どの痛みもそうですが、膝の痛みが出始めて軽いうちは早く治りやすく、痛みを我慢しながら使い続けていると組織の損傷が進んで炎症が生じ、治るのに時間がかかるようになってしまいます。
早めの対策や事前の予防をおすすめします。
2024/02/23 作成
鵞足炎(がそくえん)は年齢を問わず、よくみられる膝内側部の痛みです。
変形性膝関節症と診断された方の痛みの部位を確認すると、痛みは膝関節列隙部ではなく鵞足部に�みられることもあります。
鵞足部は、大腿後面内側にある半腱様筋、大腿内側にある薄筋、大腿前面を斜めに横切る縫工筋が集まり、脛骨内側に付着する部分のことです。
鵞足部
右膝内側の鵞足部
(イラストACの素材をもとにAri's Lab作成)
これらの筋が使いすぎなどにより筋短縮が生じると、その付着部である鵞足部が引っ張られて痛みが生じます。
軽度であれば鵞足部に触ると少し痛む程度ですが、ひどくなると炎症による腫脹がみられ、少し触っただけで強い痛みを感じるようになります。
痛みを緩和するためには、痛みのある鵞足部に直接アプローチするより原因となる筋にアプローチをすることが基本です。
しかし、痛みの原因はこの半腱様筋、薄筋、縫工筋だけかというと必ずしもそうとも限りません。
アライメント不良、”マルアライメント” が影響することが多く、アライメントを整えるだけで痛みが軽減することもあります。
なぜ鵞足部に痛みが出るのか、痛みの原因を探って早めの対策をとることをおすすめします。
また、鵞足部につながる筋の疲労が蓄積しないようにストレッチなどのセルフケアを行ったりアライメントを整えることは、再発予防や事前の予防につながると考えています。
鵞足炎
膝蓋靱帯障害・膝蓋大腿関節障害(ジャンパー膝)
2024/02/23 作成
膝蓋靱帯障害(しつがいじんたいしょうがい)や膝蓋大腿関節障害(しつがいだいたいかんせつしょうがい)は膝前面の障害で、ランニングやジャンプ、キック、ストップ動作など、膝関節をよく使う動作で生じやすく、ジャンパー膝ともいわれます。
とくにスポーツをやっていなくても、日常生活の負荷でもよくみられる膝障害の1つです。




膝蓋靱帯は膝のお皿、膝蓋骨とスネの脛骨をつなぐ靱帯で、膝蓋骨下端(赤矢印の先端)に痛みがでやすいことが知られています。
また、膝蓋大腿関節は膝蓋骨と大腿骨の間の関節で、その膝蓋大腿関節部(紫丸の部分)に痛みがでます。

膝蓋大腿関節
右膝の膝蓋靱帯と膝蓋大腿関節
(イラストACの素材をもとにAri's Lab作成)
膝蓋靱帯
膝蓋靱帯
大腿四頭筋
使いすぎにより大腿前面にある大腿四頭筋が短縮すると、その延長上にある膝蓋靱帯が引っ張られて膝蓋骨とぶつかりやすくなり、歩く、走る、膝の曲げ伸ばしなどで膝蓋骨の下に痛みがでます。
また、大腿四頭筋の筋短縮は膝蓋骨を大腿骨に押しつけて、膝蓋大腿関節部に痛みがでる膝蓋大腿関節障害になります。
膝前面が痛むがどこが痛むかよくわからない、痛む部位がその時によって異なるなどの症状がでることもあります。
どちらも症状が軽ければジャンプや強い負荷のときに少し痛む程度ですが、膝蓋靱帯部や膝蓋大腿関節部の損傷が進むと腫脹などの炎症所見がみられ、歩くなどの軽い負荷でも痛みがでるようになります。
痛みの緩和のためには、痛む部位に直接アプローチしてもよくならず、大腿四頭筋の筋過緊張の緩和、筋短縮の改善が必要です。
しかし、痛みの原因は大腿四頭筋だけにあるとは限りません。
アライメント不良である “マルアライメント” や、足関節の不安定性、体幹の不安定性が影響することもあります。
そのような場合は、アライメントを整えること、足関節の機能を取り戻すこと、体幹インナーマッスルを使えるようにすることも必要となります。
根本的な原因を探り、痛みが軽いうちに早めの対策をとることをおすすめします。
また、大腿四頭筋を含む下肢の筋疲労が蓄積しないように、ストレッチなどのセルフケアを行ったり適切な対策をとることで、再発予防や事前に予防できる可能性があると考えています。



